¿Cuál es el mejor momento para cribar? Antes no necesariamente significa mejor
Publicado el mayo 5, 2022 por Cochrane Crowd

El cribado, entendido como la realización de pruebas diagnósticas a personas aparentemente sanas con el fin de detectar aquellas que no lo están, es una medida de prevención secundaria llevada a cabo en el ámbito sanitario. Este permite la detección precoz de una enfermedad determinada y su objetivo principal es mejorar su pronóstico y evitar la mortalidad prematura y/o discapacidad asociada a la misma (1).
La idea es buena, de hecho, se ha popularizado el cribado hasta el punto que ahora es la población la que reclama dicha acción. Podría parecer que no hay riesgos asociados, pues ¿qué problema hay en buscar la enfermedad antes de que dé la cara?, pero la realidad es otra muy distinta: como toda actividad sanitaria, el cribado tiene beneficios, pero también efectos adversos y riesgos asociados que deben tenerse en cuenta.
Beneficios y perjuicios
Cuando se hace bien, el cribado es capaz de conseguir sus objetivos: en primer lugar, conlleva beneficios directos para el paciente al detectar y tratar precozmente la enfermedad, mejorando el pronóstico de ésta. En segundo lugar, puede usarse para proteger a terceras personas (por ejemplo, cribado de enfermedades en donantes de sangre o cribado de enfermedades de transmisión sexual) así como para recopilar información sobre individuos y poblaciones e incluso usarse como oportunidad para aconsejar sobre estilos de vida. Además, permite ahorrar potenciales recursos, tranquilizar a aquellas personas con resultados negativos y hacer que las personas afectadas sean conocedoras de su enfermedad (2).
Sin embargo, no podemos obviar los efectos secundarios asociados a las pruebas y a los tratamientos derivados del mismo (como la radiación en pruebas de rayos X o TC) ni el hecho de que estamos inevitablemente convirtiendo en pacientes a aquellas personas que den positivo y en aquellas en las que el cribado no suponga una mejora en el pronóstico, estaremos aumentando el periodo de morbilidad de la enfermedad (1). Esto es importante porque el hecho de diagnosticar una enfermedad de forma más precoz no hace automáticamente que los pacientes vivan más tiempo, solo viven más con la etiqueta de la enfermedad. En otras palabras, la supervivencia parece ser mayor porque el “reloj de la enfermedad” se pone en marcha antes (3) (Imagen 1) 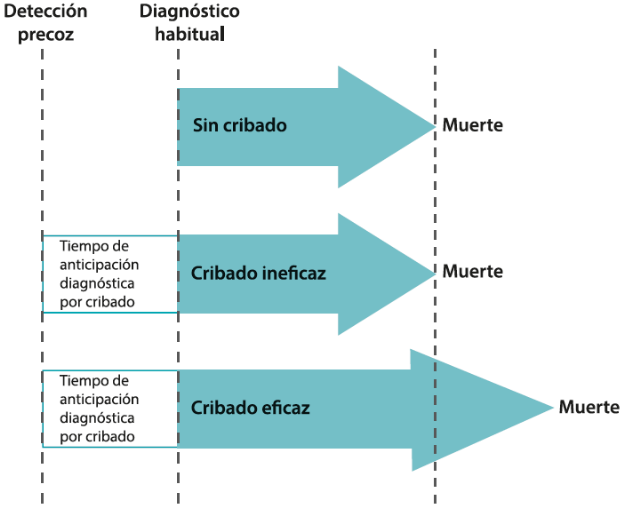 (sesgo de lead-time). Además, la detección de anomalías de pronóstico incierto o lesiones precursoras puede derivar en sobrediagnósticos y sobretratamientos (1), ya que muchas personas reciben tratamiento cuando nunca habrían sufrido la enfermedad incluso sin nuestra intervención dado que no todos los cambios anormales acabarán convirtiéndose en una condición más grave, sino que algunos vuelven a la normalidad por sí mismos (4).
(sesgo de lead-time). Además, la detección de anomalías de pronóstico incierto o lesiones precursoras puede derivar en sobrediagnósticos y sobretratamientos (1), ya que muchas personas reciben tratamiento cuando nunca habrían sufrido la enfermedad incluso sin nuestra intervención dado que no todos los cambios anormales acabarán convirtiéndose en una condición más grave, sino que algunos vuelven a la normalidad por sí mismos (4).
Cabe destacar que muchas personas creen que el cribado las protege de determinadas enfermedades cuando eso no siempre es así. De hecho, solo prevendrá si su objetivo es determinar e influir en los factores de riesgo o detectar y tratar cambios anormales que podrían convertirse en enfermedad con el tiempo. Por ejemplo, la endoscopia del intestino permite detectar y eliminar pólipos intestinales que podrían convertirse en cáncer.
Otra desventaja asociada es el coste financiero del programa de detección y seguimiento, así como el coste personal para las personas a las que se examina tanto de tiempo como de esfuerzo, incluso económico en algunos países donde la sanidad es privada. Tampoco podemos dejar de tener en cuenta el estado de ansiedad o molestias que algunas pruebas conllevan para los examinados y la falsa sensación de tranquilidad en aquellos con resultado falsamente negativos, por no hablar del incremento de las desigualdades si el acceso al cribado no es equitativo (2).
Criterios de utilidad
Así pues, debemos hacer una reflexión como sistema sanitario y poner en la balanza los diferentes programas de cribado de los que disponemos: ¿cribado sí o cribado no?
En base a esto, la Organización Mundial de la Salud recogió en un informe en 1968 los criterios básicos para juzgar la utilidad de las pruebas de cribado que, a modo resumen, serían (5):
- La enfermedad para la que se realiza el cribado es importante desde el punto de vista de la salud pública: enfermedad grave o con gran cantidad de afectados.
- La enfermedad tiene una fase inicial reconocible.
- Existe un tratamiento eficaz y aceptable de la enfermedad.
- El programa de cribado es de buena calidad y económico.
- La información dada a las personas es imparcial, está fundamentada en evidencia científica de calidad y es clara acerca de los posibles daños y beneficios.
- La invitación para el cribado no es coercitiva, puede ser rechazada por la persona a la que se le ofrece.
- Las probabilidades de causar daño físico o psicológico son menores que las probabilidades de que se obtenga un beneficio.
- Existen servicios de salud adecuados para el diagnóstico y el tratamiento de las anomalías detectadas a través del cribado.
El cribado del neuroblastoma
En este punto, nos gustaría hablar del cribado para el neuroblastoma, un claro ejemplo de cribado no adecuado.
El neuroblastoma es el tumor sólido extracraneal más frecuentemente diagnosticado en la infancia (6) y afecta a las células nerviosas de varias partes del cuerpo. Tiene una supervivencia global a cinco años desde el diagnóstico del 55% en niños de entre uno y cuatro años (3) y su cribado era un objetivo atractivo dado que (7):
- El diagnóstico antes del año de edad tiene mejores perspectivas.
- Los niños con enfermedad avanzada tienen peor pronóstico que aquellos en fase temprana.
- Hay una prueba de detección sencilla y económica que analiza sustancias presentes en la orina a partir de pañales mojados.
- La prueba detecta el 90% de niños con neuroblastoma.
Por ello, en Japón en 1985 se implementó el cribado masivo de neuroblastoma en lactantes de seis meses de edad sin contar con evidencia científica imparcial. A pesar del gran número de diagnósticos que se hicieron y de que la supervivencia tras el tratamiento fue del 97%, se vio que 20 años después el número de niños muertos por este cáncer no se había reducido. La explicación de esto viene dada por el sesgo de duración de la enfermedad o length time: el cribado funciona mejor al captar enfermedades de desarrollo lento (en este caso tumores), mientras que los tumores de desarrollo rápido serán más difíciles que los detecte, pero darán más clínica. De hecho, los neuroblastomas de crecimiento rápido son mucho más graves, mientras que los de crecimiento lento pueden presentar lo que se conoce como regresión espontánea, es decir, desaparecen solos (3,7,8).
Así, el cribado captó algunos neuroblastomas que habrían desaparecido espontáneamente y que, sin este, no se hubiese conocido su existencia. Este sobrediagnóstico fruto del cribado transformó a muchos lactantes afectados en pacientes que fueron expuestos a daños innecesarios asociados con el tratamiento (3,7).
Más tarde, en Canadá y Alemania se realizaron más ensayos clínicos en los que se incluyeron alrededor de tres millones de niños y en los que no solo no se pudo detectar beneficio alguno, sino que se demostró este sobrediagnóstico y los daños derivados del tratamiento no justificado (3,7).
Por ello, se decidió abandonar este tipo de cribado en 2004 (3).
Autoras:
- Laura de Tovar Hernández (laura.detovar@autonoma.cat) – Hospital de la Santa Creu i Sant Pau – Universitat Autònoma de Barcelona
- Núria Moreno Moreno (nuria.morenom@autonoma.cat): – Hospital de la Santa Creu i Sant Pau – Universitat Autònoma de Barcelona
Referencias:
- Ascunce Elizaga N. Cribado: para qué y cómo. Anales Sis San Navarra [Internet], 2015 [consultado el 28 de octubre de 2021]; 38(1):5-7. Disponible en: https://doi.org/10.4321/s1137-66272015000100001
- Birbeck GL. The benefits of screening must outweigh the risks and costs. Western Journal of Medicine [Internet], 2000 [consultado el 28 de octubre de 2021]; 172(5):308-9. Disponible en: https://doi.org/10.1136/ewjm.172.5.308
- Evans I, Chalmers I, Thornton H. Testing Treatments: Better Research for Better Healthcare. [lugar desconocido]: British Library; 2006 [Consultado el 28 de octubre de 2021]. 224 p.
- National Center for Biotechnology Information [Internet]. Benefits and risks of screening tests – InformedHealth.org – NCBI Bookshelf; [consultado el 28 de octubre de 2021]. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK279418/.
- Wilson JM, Jungner G. Principles and practice of screening for disease. Geneva: World Health Organization; 1968 [Consultado el 28 de octubre de 2021]. 164 p.
- Mullassery D, Dominici C, Jesudason EC, et al. Neuroblastoma: contemporary management. Archives of Disease in Childhood – Education and Practice. 2009 [Consultado el 1 de noviembre de 2021]; 94:177-85.
- Morris JK. Screening for neuroblastoma in children. Journal of Medical Screening 2002 [Consultado el 1 de noviembre de 2021]; 9:56. Disponible en: https://doi.org/10.1136%2Fjms.9.2.56
- Huddart SN, Mann JR. Screening for neuroblastoma. Archives of Disease in Childhood [Internet]. 1991 [consultado el 1 de noviembre de 2021]; 66(11):1272-4. Disponible en: https://doi.org/10.1136/adc.66.11.1272

