La salud basada en evidencia para combatir la inequidad en salud
Publicado el junio 29, 2021 por René Arath Rojas Morán

Esta entrada de blog no pretende ser un documento técnico ni tampoco caer en la subjetividad de una opinión, busca ser una síntesis narrativa que invite a la reflexión, el diálogo y al cambio de perspectiva.
Comencemos definiendo la equidad, un concepto que tiene una dimensión ética y moral y no se puede ver como una diferencia matemática y fría. Algunos la definen como una justicia natural, la moderación en el precio de las cosas o en las condiciones de los contratos; una disposición del ánimo de darle a cada uno lo que merece (1). Estas son definiciones muy amplias y quizás ambiguas, pero que claramente hablan de un valor “positivo”, en cuya ausencia caeríamos en una situación indeseable.
Equidad en salud, en consecuencia, se refiere a la igualdad de oportunidades para todos los pacientes, a la vez que se reducen las diferencias al nivel más bajo posible.
De este modo, con inequidad nos referimos a esas diferencias innecesarias y evitables en salud —que son injustas y arbitrarias— en aspectos tales como acceso y calidad; que pueden reflejarse en desenlaces clínicos y de salud pública, que a su vez dan cuenta de desigualdades sociales.
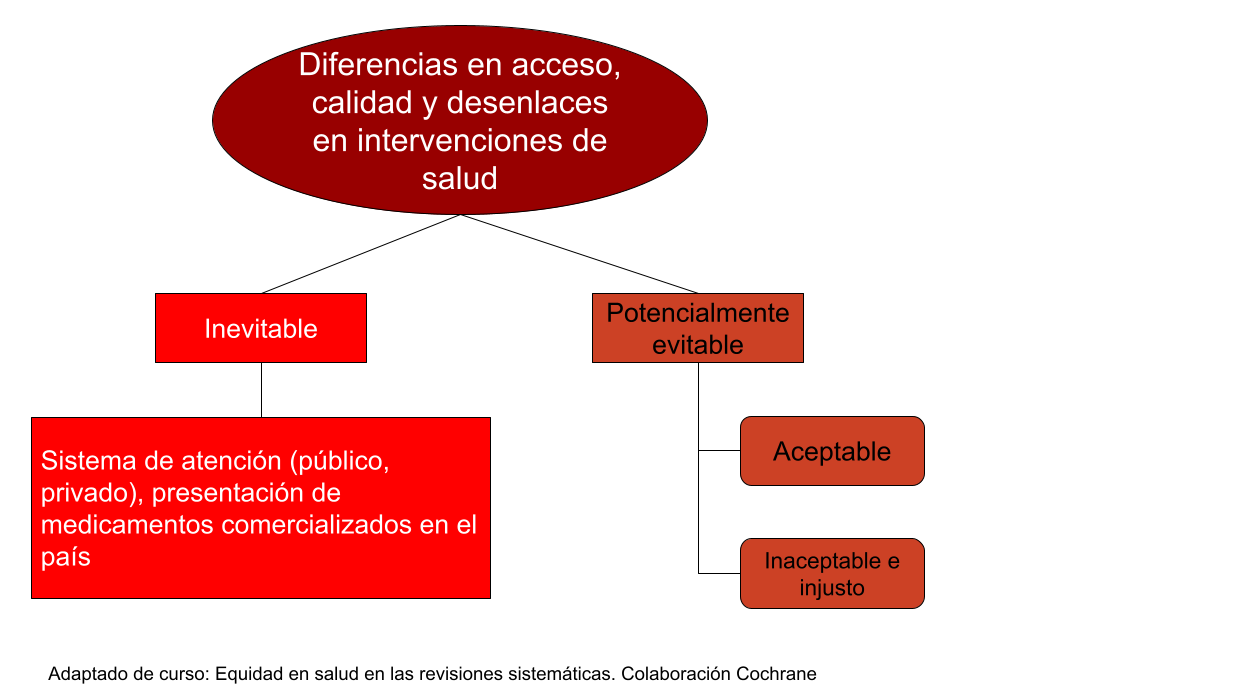
La desigualdad social (o desventaja social) se refiere a aquellas condiciones sociales, económicas o políticas desfavorables que son experimentadas sistemáticamente por algunos grupos de personas en función de su posición relativa en cierta jerarquía social (2).
Para distinguir entre una diferencia cualquiera y una inequidad que tiene su origen en una desigualdad social, hay tres rasgos a tener en cuenta, como menciona Margaret Whitehead (3):
- Identificación de patrón sistemático (no azaroso) en las diferencias de salud. Por ejemplo, cuando los efectos de una determinada enfermedad sobre la mortalidad o la morbilidad aumenta conforme desciende el ingreso per cápita de los pacientes.
- Existencia de procesos sociales que dan lugar a diferencias de salud no determinadas por factores biológicos.
- Generación y perpetuación de las inequidades en salud a partir de condiciones sociales injustas. Este punto es complicado, porque lo injusto como concepto puede variar socioculturalmente, e incluso puede estar fuera del concepto de legalidad (3).
Como ejemplo de la aplicación de los 3 rasgos, tenemos el descubrir que la mortalidad por cáncer cervicouterino y descubrir que en los subgrupos de mujeres rurales con menor nivel educativo y menor ingreso económico y en poblaciones con menor número de médicos por mil habitantes, hay mayor mortalidad cumple los criterios y estamos sin duda ante una desigualdad en salud, sin embargo si hiciéramos la comparativa entre mujeres y hombres con diferentes ingresos y niveles educativos no tendría razón, porque más allá de una desigualdad, hay una variación genética y anatómica ¡Los humanos genéticamente hombres no tienen cérvix! Y esto no es una inequidad.
Prueba de las desigualdades sociales son las disparidades en la atención médica, diferencias en la calidad, el acceso y los resultados de la atención médica que afectan negativamente a los miembros de grupos minoritarios raciales y étnicos y otras poblaciones socialmente desfavorecidas (2) y esto no solamente se ve a nivel internacional donde la mortalidad de un niño menor a 5 años es mayor en un país africano subsahariano, 160 niños por cada 1000, contra los 6 niños por cada 1000 que fallecen en países desarrollados, pero esto también se ve dentro de una población de un solo país, por ejemplo, los aborígenes de Canadá tienen una esperanza de vida 5 años menor que los no aborígenes.(4) La eficacia de las intervenciones clínicas y de salud pública puede reducirse hasta en dos tercios en poblaciones vulnerables. Esto se debe a un efecto escalera debido a una cobertura más baja, una peor evaluación, un cumplimiento deficiente del personal médico y una menor adherencia del paciente.
Una enfermedad llamada pobreza (5)
La desventaja económica y la pobreza, tienen un impacto en la salud se ha estudiado directamente, como ejemplo en un estudio de cohorte llamado UK Millenium Cohort Study (5), un seguimiento de niños nacidos en Reino Unido entre el año 2000 y 2001, en el que se analiza la salud mental, mediante cuestionarios (SDQ); también se registra el grado de salud física (objetivando el grado de obesidad y presencia de enfermedades de larga evolución), ambos a los 14 años. Se mide el grado de exposición a la pobreza en diferentes momentos de la vida y su correlación con los diferentes cuestionarios.
En los resultados se vio una prevalencia de 19.2% de pobreza durante los 14 años, 13.4% en la infancia temprana, 5% en la infancia tardía y adolescencia y en el 62.4% nunca se encontraron indicadores compatibles con pobreza (5).
El 19.2% de los pacientes en pobreza permanente, comparados con el 62.4% que nunca la presentaron, asociaban mayor riesgo de problemas de comportamiento socioemocional (OR 3.97; IC 95% 3.18-4.96), obesidad (OR 2.21 IC 1.80-2.72) y enfermedades de larga evolución (OR 1.50; IC 1.26-1.79). Con el modelo de ajuste de covariantes se atenúan todos los efectos salvo el de enfermedades de larga evolución, con un OR de 1.98 (IC 1.55-2.52).
¿Qué quiere decir OR e IC y cuál es su importancia? Bueno, los OR, son el acrónimo de Odds Ratio que, en español, se conoce como razón de momios, aunque una mejor manera de llamarla es razón de probabilidades y esto se debe a que es una razón matemática, donde se compara la probabilidad que tienen dos grupos humanos a padecer una condición de salud teniendo en cuenta que uno de los grupos tiene exposición a un teórico factor de riesgo. Cuando la probabilidad de uno de los grupos, generalmente buscamos al que está expuesto al factor de riesgo (pero esto depende de cuando el objetivo del estudio es demostrar un efecto nocivo) es mayor a la del que no está expuesto, buscamos cuántas veces probabilidad de tener esa condición, como en el caso de los niños expuestos a pobreza permanente hablamos de una probabilidad de 1.5 veces de padecer una enfermedad de larga evolución comparada con la de un niño no expuesto a pobreza.
Los intervalos de confianza son dos números entre los que se encuentra, en este caso, nuestro OR y se interpreta como que aunque no podamos calcular el OR con todo el universo de estudio, en este caso niños que padecen pobreza, podemos calcular entre qué valores estará en el 95% de las veces, en este caso, pero podría ser otro porcentaje.
Factores socioeconómicos y desigualdad en la distribución de médicos y enfermeras en México, otro componente de la desigualdad de salud; la desigualdad al acceso.
Los recursos humanos son uno de los pilares fundamentales en los sistemas de salud, sin ellos el diagnóstico y tratamiento (entre otros) no sería posible, es por ello que la distribución de éstos en una población afecta la salud de esta. Entre menos trabajadores en salud, mayor saturación de los servicios y más difícil el acceso a éstos. Para estudiar esto el Instituto Nacional de Salud Pública publicó un trabajo en la Revista de Saúde Pública que consiste en un estudio transversal realizado a partir de la Encuesta Nacional de Ocupación y Empleo (ENOE) realizada por el Instituto Nacional de Estadística y Geografía (INEGI) (6). La ENOE se levanta trimestralmente, tiene cobertura geográfica nacional y estatal, y su objetivo es proporcionar información sobre las características ocupacionales de la población de 15 años y más. Las bases de datos están disponibles públicamente y no contienen información identificable de los individuos.
Se construyeron indicadores de desigualdad en la distribución de Recursos Humanos en Salud (RHS) con base en la ENOE del cuarto trimestre de 2018 (trimestre IV-2018). Todas las personas con estudios en medicina o enfermería que refirieron haber terminado sus estudios de licenciatura, —también se tomaron en cuenta enfermería técnica (auxiliar de enfermería) al momento de la encuesta— fueron consideradas Recursos Humanos en Salud (RHS).
Se tomaron como variables:
Personal empleado: Aquél que labora más de 20 horas a la semana en funciones de acuerdo a su formación
Personal desempleado: Aquél que al momento de la encuesta buscó trabajo porque no estaba vinculado a una actividad económica
Personal con subempleo cuantitativo: personal sanitario empleado menos de 20 horas a la semana con funciones de acuerdo a su población.
Personal con subempleo cualitativo: personal sanitario que labora en funciones diferentes a los de su formación.
Población Económicamente Activa (PEA): personal sanitario empleado, subempleado y desempleado.
Se calcularon las siguientes medidas de desigualdad:

En ambos casos, se obtuvo el déficit de RHS respecto al umbral recomendado en la EGRHS (4.5) de acuerdo con las siguientes fórmulas:

Se calculó el índice de disimilitud que es uno de los indicadores usados en el análisis de desigualdades en salud.
Se calcula de la siguiente manera:![]()
Donde Sjh es la proporción del personal de salud en el estado “j” respecto al nacional y donde es la proporción de la población en el estado “j” respecto a la población nacional.
En el estudio se interpretó el índice de disimilitud como el porcentaje de recursos humanos en salud que tendrían que redistribuirse entre los estados para que tuvieran la misma densidad de recursos humanos en salud.
Resultados
La densidad de salud fue de 4.6 por 1000 habitantes. Se observó heterogeneidad entre los estados con que van 2,3 hasta 10,5 por 1.000 habitantes. La desigualdad fue mayor en los estados con muy bajo grado de marginación, y fue mayor la desigualdad en la distribución de los médicos entre los estados. Para que todos los estados tuvieran una densidad igual a la nacional de 4,6, se tendrían que distribuir alrededor de 12,6% de los recursos humanos en salud entre los estados que estuvieran por debajo de la densidad nacional. Adicionalmente, 17 estados tuvieron una densidad superior al umbral de 4,5 por 1.000 habitantes propuesto en la Estrategia Global en Recursos Humanos para la Salud. Eso implica un déficit de casi 60 mil recursos humanos en salud entre los 15 estados por debajo del umbral.(5)
Quizá a nivel nacional la densidad nacional de recursos humanos en salud parezca aceptable, sin embargo, como desde la introducción de esta entrada de blog se ha dicho, aún dentro de un mismo país hay desigualdades, este estudio lo demuestra y quizá se podría ampliar su estudio, en un futuro ¿Hay correlación entre la marginación del estado y la población de minorías sociales? ¿Si dividimos a los recursos humanos en su grado de especialización qué tan grande es más el rezago de los estados marginados? Teniendo en cuenta esto ver la mortalidad y sus causas en esas poblaciones vulnerables ¿Hay más muertes prevenibles?
¿Cómo la Salud Basada en Evidencia puede ayudar a disminuir la inequidad en salud?
Las diferentes herramientas de la salud basada en evidencia pueden ayudarnos a disminuir la inequidad en salud, un ejemplo son las revisiones sistémicas que tienen la oportunidad de identificar qué intervenciones funcionan. Sin embargo, los tomadores de decisiones, entiéndase por ellos a los recursos humanos en salud, citan la falta de evidencia sobre los impactos de las intervenciones de salud en la equidad como una barrera importante para el uso de revisiones sistemáticas para la toma de decisiones. Es por ello que las guías de métodos de salud pública del NICE (Instituto Nacional de Excelencia en Salud y Atención) de Reino Unido, en el 2009 agregaron preguntas para esclarecer si las decisiones tomadas en salud pública y en la clínica tenían impacto en diferentes grupos poblacionales, éstas fueron:
«¿Cómo varían la efectividad y la rentabilidad según la edad, el género, la clase y el origen étnico del público objetivo? ¿Existe algún impacto diferencial sobre las desigualdades en salud dentro y entre diferentes grupos de población? » (3)
Es importante tener en cuenta la importancia del estudio de subgrupos en las revisiones sistémicas porque son estos estudios la base con la que se escriben las guías de práctica clínica.
Las guías de práctica clínica se definen como:
“Declaraciones desarrolladas sistemáticamente que tienen la intención de ayudar a los médicos y pacientes en la toma de decisiones sobre la atención médica adecuada en una situación específica”
Sus objetivos son mejorar la calidad de atención fomentando intervenciones de beneficio comprobado y desalentando el uso de intervenciones ineficaces o dañinas; reduciendo las variaciones y disparidades, empoderar al paciente y tener influencia en las políticas públicas.
Transformar la evidencia en una decisión requiere considerar la calidad de la evidencia, el equilibrio de beneficios y daños, los valores, los recursos, la viabilidad, la aceptabilidad y la equidad de los pacientes.(6) Es por esta razón que existe criterios para considerar confiable a una Guía de Práctica Clínica:
Criterios para considerar confiable una guía de práctica clínica del Instituto de Medicina (6):
1.- Está basada en una revisión sistemática de la literatura
2.- Ser desarrollada por un panel multidisciplinario de expertos y representantes de grupos claves afectados
3.- Considerar los subgrupos de los pacientes, sus valores y preferencias
4.- Estar basado en un proceso explícito y transparente que minimice las distorsiones, los sesgos y los conflictos de intereses.
5.- Proporcionar una explicación clara de las relaciones lógicas entre las opciones de atención alternativa y los resultados de salud.
6.- Proporcionar calificaciones de la calidad de la evidencia y la fuerza de las recomendaciones
7.- Ser reconsiderada y revisada según corresponda cuando nueva evidencia importante justifique modificaciones de las recomendaciones.
Pocas son las guías de práctica clínica que cumplen todos estos criterios, de hecho según Wyatt y sus colaboradores, se ha visto que el 71% y el 86% de las guías de práctica clínica no suelen incluir a pacientes o metodologistas respectivamente, otra limitante es que las guías de práctica clínica tienden a generalizar al paciente en un paciente “promedio” y no toman muchas veces en cuenta la coexistencia de otras patologías o situaciones como los factores sociales o geográficos.
Se puede identificar características que estratifican las oportunidades y los resultados de salud cuando se lee un estudio de una intervención en salud con el acrónimo PROGRESS+, este acrónimo está descrito en inglés con el siguiente significado
P (place of residence) de lugar de residencia
R (Race) que va más allá del rasgo fenotípico de “raza”, este término agrupa la etnia, la cultura, el lenguaje
O (Occupation) de ocupación
G (Gender) teniendo en cuenta sexo biológico, género, preferencias sexuales
R (Religion) Religión
E (Education) Nivel educativo
S (Socialeconomic status) Nivel socioeconómico
S (Social capital) Redes de apoyo sociales
+ (PLUS) se refiere a otras características que pueden ser asociadas a discriminación como la edad, las discapacidades; otras características de las relaciones sociales como ser hijo de padres fumadores o alcohólicos, situaciones o relaciones dependientes del tiempo, como puede ser el caso de una persona que posterior a su hospitalización requiere asistencia en casa de manera temporal (8)
Otra área del conocimiento que puede abonar a reducir la inequidad en salud es la “implementation research”, en español conocida como la investigación de la implementación, la cual es la investigación científica sobre cuestiones relativas a la implementación, el acto de llevar a efecto una intención, que en la investigación en salud pueden ser políticas, programas o prácticas individuales (llamadas colectivamente intervenciones). (7)
La investigación de la implementación busca trabajar en el mundo real, trabajar con las poblaciones en las que la intervención se hará y no en un grupo selecto que puede no represente a la población objetivo, un ejemplo de esto sería como limitar por edad o comorbilidades a una población de estudio.
Para la investigación de la implementación es muy importante el contexto, el cual puede incluir el entorno social, cultural, económico, político, legal y físico.
La investigación de implementación se ocupa especialmente de los usuarios de la investigación y no meramente de la producción de conocimiento.(7)
Algunas variables de desenlace que agrega la investigación en implementación son:
- Aceptabilidad: La percepción entre las partes interesadas (por ejemplo, consumidores, proveedores, administradores, formuladores de políticas) de que una intervención es aceptable.
- Adopción: La intención, decisión inicial o acción para intentar emplear una nueva intervención.
- Propiedad: La adecuación o relevancia percibida de la intervención en un entorno particular o para un público objetivo en particular (por ejemplo, proveedor o consumidor) o problema
- Factibilidad: La medida en que se puede llevar a cabo una intervención en un entorno u organización en particular.
- Fidelidad: el grado en que se implementó una intervención tal como fue diseñada en un protocolo, plan o política original.
- Costo de la implementación: El costo incremental de la estrategia de implementación (por ejemplo, cómo se prestan los servicios en un entorno particular). El costo total de implementación también incluiría el costo de la propia intervención.
- Cobertura: El grado en que la población que es elegible para beneficiarse de una intervención realmente la recibe.
- Sustentabilidad: Hasta qué punto se mantiene o institucionaliza una intervención en un entorno determinado
Para que nosotros como lectores podamos evaluar los resultados de alguna investigación de implementación, hay algunas preguntas claves:
- ¿La investigación apunta claramente a responder una pregunta sobre la implementación?
- ¿La investigación identifica claramente a los destinatarios principales de la investigación y cómo utilizarían la investigación?
- ¿Existe una descripción clara de lo que se está implementando (por ejemplo, detalles de la práctica, el programa o la política)?
- ¿La investigación implica una estrategia de implementación?
- Si es así, ¿se describe y examina en su totalidad?
- ¿Se lleva a cabo la investigación en un entorno del «mundo real»?
- Si es así, ¿se describe el contexto y la muestra de población con suficiente detalle?
- ¿La investigación considera de manera apropiada las variables de resultado de la implementación?
- ¿La investigación considera adecuadamente el contexto y otros factores que influyen en la implementación?
- ¿La investigación considera adecuadamente los cambios a lo largo del tiempo y el nivel de complejidad del sistema, incluidas las consecuencias no deseadas?
La salud basada en evidencia es una metodología llena de herramientas para combatir la inequidad en salud, si se analizan los desenlaces en los estudios clínicos con un sentido social, haciendo comparativas de subgrupos de personas con diferentes características sociales, económicas y culturales podemos desarrollar evidencia de calidad que cambie las recomendaciones y las prácticas clínicas a aquellas que realmente funcionen para esas personas y puede servir de marco teórico para el desarrollo de políticas públicas que favorezcan intervenciones donde nadie esté desfavorecido para lograr plenamente su potencial en salud.
Autor: René Arath Rojas Morán
Referencias:
- ASALE R. equidad | Diccionario de la lengua española [Internet]. «Diccionario de la lengua española» – Edición del Tricentenario. 2020 [consultado 24 Nov 2020]. Disponible en: https://dle.rae.es/equidad
- Fiscella K, Sanders M. Racial and Ethnic Disparities in the Quality of Health Care. Annual Review of Public Health. 2016;37(1):375-394.
- Whitehead, M. (1990). The concepts and principles of equity and health. Copenhagen: World Health Organization, Regional Office for Europe.
- Welch V, Petticrew M, Ueffing E, Benkhalti Jandu M, Brand K, Dhaliwal B et al. Does Consideration and Assessment of Effects on Health Equity Affect the Conclusions of Systematic Reviews? A Methodology Study. PLoS ONE. 2012;7(3):e31360.
- Primaria S. Una enfermedad llamada pobreza [Internet]. SEPEAP – Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria. 2020 [consultado 25 November 2020]. Disponible en: https://sepeap.org/una-enfermedad-llamada-pobreza/
- Montañez-Hernández J, Alcalde-Rabanal J, Reyes-Morales H. Socioeconomic factors and inequality in the distribution of physicians and nurses in Mexico. Revista de Saúde Pública. 2020;54:58.
- Murad M. Clinical Practice Guidelines. Mayo Clinic Proceedings. 2017;92(3):423-433.
- Peters D, Adam T, Alonge O, Agyepong I, Tran N. Republished research: Implementation research: what it is and how to do it. British Journal of Sports Medicine. 2014;48(8):731-736.
- PROGRESS-Plus. (2021). Disponible en: https://methods.cochrane.org/equity/projects/evidence-equity/progress-plus


