Análisis económico parte 3: Elementos clave del análisis económico en salud
Publicado el marzo 1, 2024 por Ana María Rojas Gómez

Créditos de la imagen destacada: pressfoto
Traductor: Ana María Rojas-Gómez – Epistemonikos / Cochrane US Mentee (Y2)
Autor y Artículo original: Ana María Rojas-Gómez – «Economic analysis part 3: Key elements of economic analysis in health»
Elementos clave del análisis económico en salud
Dado que existen diferentes formas en las que se pueden determinar los costos y los desenlaces, todos los análisis deben dejar clara su metodología en aspectos relevantes como la elección de la perspectiva, el horizonte temporal y el comparador, sea cual sea el análisis económico de salud. A continuación, se muestran y describen brevemente algunos elementos clave básicos. Estos elementos deben ser considerados por los responsables de políticas y los investigadores que realizan análisis económicos.
Perspectiva
Esta es la perspectiva asumida para el análisis de costos y desenlaces. Puede provenir de los siguientes actores de salud (Figura 1):
- Uno o un grupo de pacientes
- Institución de salud
- Sociedad
- Tercer pagador
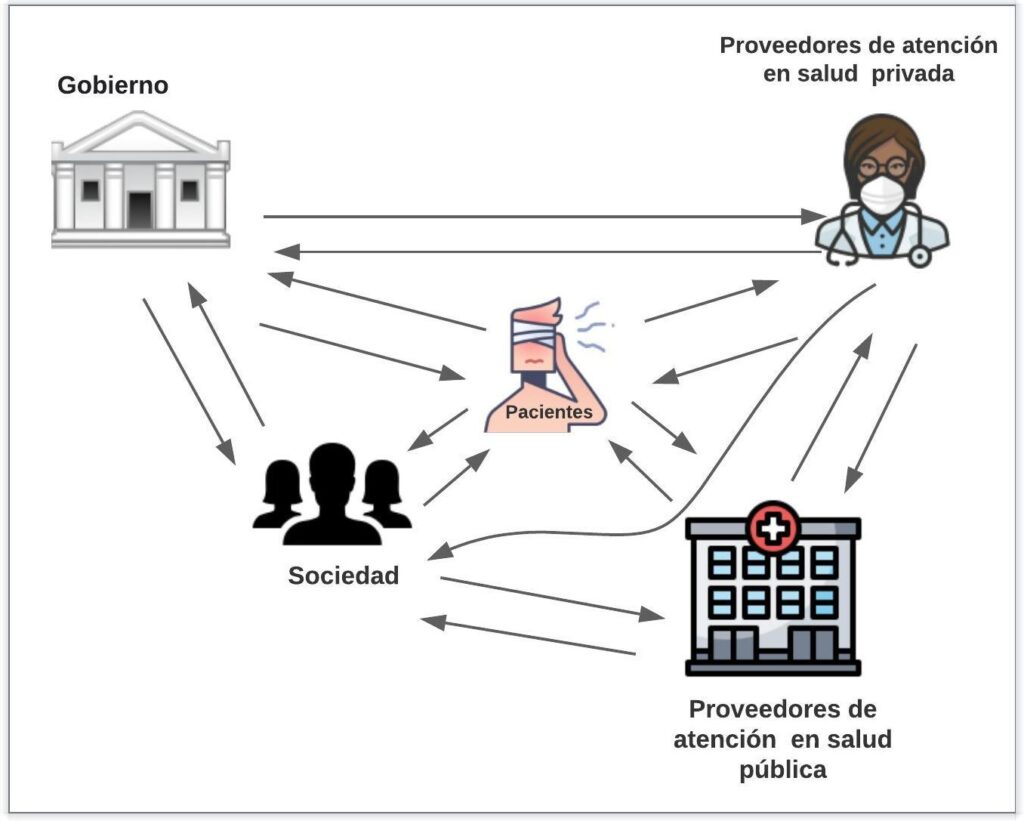
Figura 1 (1)
Horizonte de tiempo
El período durante el cual se interpreta el análisis. En este marco de tiempo, los beneficios y costos pueden cambiar potencialmente y debe ser lo suficientemente amplio para incluir, por ejemplo, la vida esperada de un paciente (2).
Efectividad clínica
El análisis del beneficio adicional en seguridad, efectividad y otros resultados debe basarse en una revisión sistemática de estudios comparativos, principalmente ensayos clínicos aleatorizados (ECA); sin embargo, los resultados de estudios experimentales a veces difieren de los datos del mundo real (2). Las evaluaciones económicas deben utilizar principalmente datos de alto nivel de evidencia, aunque también deben emplear datos clínicos apropiados para los casos base (3).
Tasas de descuento
Esto nos permite reflexionar sobre el efecto del tiempo entre los costos y los resultados cuando el horizonte temporal se extiende por más de un año. Los descuentos pueden aplicarse a los valores reales. El Instituto Nacional de Excelencia en Salud y Atención Social (NICE) recomienda el uso de tasas de descuento del 3.5% (4). Sin embargo, también es posible utilizar tasas de descuento del 0%, 5%, 7% y 12% (5). Para calcular una tasa de descuento, se debe utilizar la siguiente fórmula (Figura 2) (6,7):
![]()
Figura 2 (3)
X = Costo o beneficio que se está ajustando
r = tasa de descuento
t = La cantidad de años en el futuro en que X ocurre
Considera, por ejemplo, una campaña de promoción para el diagnóstico de una enfermedad. La campaña tuvo un costo de $800 para su implementación en 2019. Además, existe un aumento constante valorado en $200 por año, generado por el número de personas que se presentan para el diagnóstico (Figura 3).
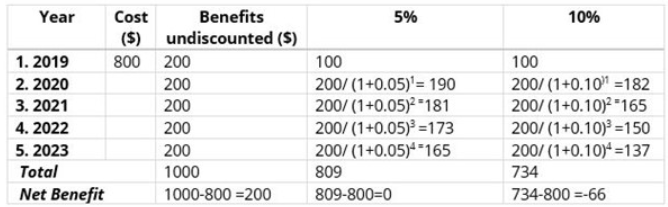
Figura 3 (1)
Dados los resultados obtenidos de este ejercicio, este programa ofrecería un beneficio neto a la sociedad.
El plano de costo-efectividad
El plano de costo-efectividad se utiliza para describir la comparación entre los costos y los desenlaces de salud entre una nueva intervención y una estándar (8). Cuatro cuadrantes representan todas las combinaciones posibles de resultados. La siguiente imagen representa el plano de costo-efectividad (Figura 4):
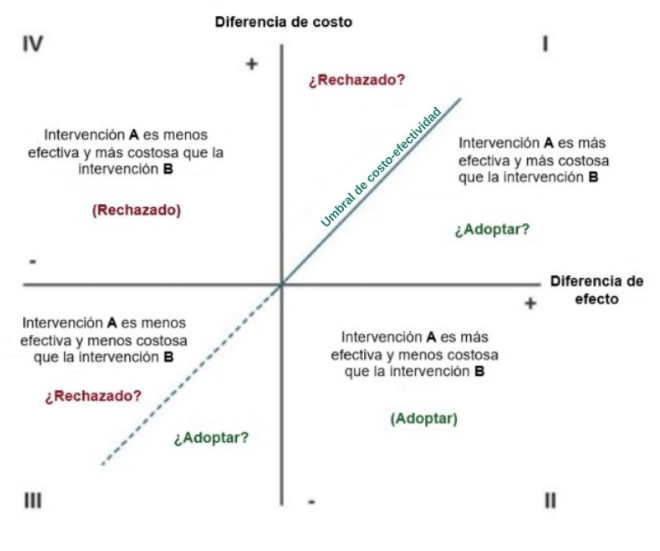
Figura 4 (1, 8)
La Intervención A es el programa de interés y la Intervención B es el programa actual (estatus quo). Por lo tanto, la decisión depende de en qué cuadrante se encuentre la Intervención A:
- Si A está en el cuadrante I: la elección depende de la disposición a pagar en relación con los beneficios de la terapia.
- Si A está en el cuadrante II: la Intervención A es dominante y puede ser adoptada.
- Si A está en el cuadrante III: la elección depende de la disposición a pagar en relación con los beneficios de la terapia.
- Si A está en el cuadrante IV: la Intervención A está dominada y debe ser rechazada porque es más costosa y menos efectiva.
Además, la línea azul indica el umbral de costo-efectividad. Este umbral a menudo representa el costo máximo por año de vida ganado por el que están dispuestos a pagar por una nueva tecnología de salud .
Conclusiones
Las autoridades en salud pública y los profesionales clínicos pueden utilizar la evaluación económica de la salud para identificar, medir, valorar y comparar las consecuencias y costos de las intervenciones que se están considerando. Estos análisis respaldan la toma de decisiones para la asignación adecuada de recursos y la maximización de los beneficios para el paciente cuando los recursos son limitados.
Referencias
- Gómez AMR. Economic analysis part 3: Key elements of economic analysis in health [Internet]. Students 4 Best Evidence. 2021 [citado el 24 de enero de 2024]. Disponible en: https://s4be.cochrane.org/?p=17147&preview=true&preview_id=17147
- National Information Center on Health Services Research and Health Care Technology. HTA 101: V. Economic Analysis Methods [Internet]. National Library of Medicine, Health Services Research & Public Health; last reviewed January 25 2021. Available from: https://www.nlm.nih.gov/nichsr/hta101/ta10107.html#Heading7
- Fukuda T. Guideline for preparing cost-effectiveness evaluation to the Central Social Insurance Medical Council. Heal Labour Sci Res Grants Strateg Integr Sci Res Proj. 2019. Available from: https://c2h.niph.go.jp/tools/guideline/guideline_en.pdf
- Permsuwan U, Thongprasert S, Sirichanchuen B. Cost-Utility Analysis of First-Line Pemetrexed Plus Cisplatin in Non-Small Cell Lung Cancer in Thailand. Value Heal Reg Issues. 2020 May;21:9–16. Doi: 10.1016/j.vhri.2019.04.005. Available from: http://www.sciencedirect.com/science/article/pii/S221210991930072X
- Haacker M, Hallett T, Atun R. On discount rates for economic evaluations in global health. Health Policy Plan. 2020 Feb;35(1):107–14. Doi: 10.1093/heapol/czz127. Available from: https://academic.oup.com/heapol/article/35/1/107/5591528
- Parkinson B, Lourenço RDA. Discounting in economic evaluations in health care: A brief review [Internet]. UTS, CREST Resources; published January 2015. Available from: https://www.uts.edu.au/sites/default/files/2019-04/crest-factsheetdiscounting.pdf
- World Health Organization. Making choices in health: WHO guide to costeffectiveness analysis [Internet]. World Health Organization; 2003. 1–318 p. Available from: https://apps.who.int/iris/handle/10665/42699
- Simoens S. Health Economic Assessment: A Methodological Primer. Int J Environ Res Public Health. 2009 Nov;6(12):2950–2966. Doi: 10.3390/ijerph6122950. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2800325/
Otras referencias útiles
- Instituto de Evaluación Tecnológica en Salud. Manual para la elaboración de evaluaciones económicas en salud. Bogotá, Colombia; 2014.
- National Institute for Health and Care Excellence (NICE). Guide to the methods of technology appraisal 2013 [Internet]. NICE; published 4 April 2013. Available from: https://www.nice.org.uk/process/pmg9/resources/guide-to-the-methods-oftechnology-appraisal-2013-pdf-2007975843781
- BMJ Best Practice. A glossary of health economics terms [Internet]. BMJ Best Practice, Evidence based medicine (EBM) toolkit, EBM Tools. 2021. Available from: https://bestpractice.bmj.com/info/toolkit/ebm-toolbox/a-glossary-of-healtheconomics-terms/
- Kernick DP. Introduction to health economics for the medical practitioner. Postgraduate Medical Journal. 2003 Mar;79(929):147-150. Doi: 10.1136/pmj.79.929.147
- Drummond M. Methods for the Economic Evaluation of Health Care Programmes. Oxford University Press; 2015. 445 p. (Oxford medical publications).
- Osorio J, Imhoff RJ, Mallow PJ, Hunter TD, Goldstein L, Rajendra A, et al. Cost minimization analysis of catheter ablation for paroxysmal atrial fibrillation by catheter technology. J Comp Eff Res. 2019 Mar;8(4):241–9. Doi: 10.2217/cer-2018- 0110. Available from: https://pubmed.ncbi.nlm.nih.gov/30628479/
- Riaño-Casallas M, Tompa E. Cost-benefit analysis of investment in occupational health and safety in Colombian companies. Am J Ind Med. 2018;61(11):893–900. doi: 10.1002/ajim.22911
