Análisis económico parte 1: una introducción al tema
Publicado el febrero 16, 2024 por Ana María Rojas Gómez

Créditos de la imagen destacada: pressfoto
Traductor: Ana María Rojas-Gómez – Epistemonikos / Cochrane US Mentee (Y2)
Autor y Artículo original: Ana María Rojas-Gómez – «Economic analysis part 1: an introduction to the topic»
¿Qué es el análisis económico?
Las autoridades en salud pública y los profesionales clínicos utilizan cada vez más métodos que permiten una asignación adecuada de recursos y el máximo beneficio para el paciente. En otras palabras, el uso eficaz y eficiente de los recursos. Por lo tanto, deben llevar a cabo un análisis comparativo de las alternativas evaluadas. Esto debe incluir la identificación, medición y valoración de las consecuencias y costos de las intervenciones que se están considerando (1). El análisis económico en salud también se conoce como la evaluación económica de la atención médica (Figura 1).
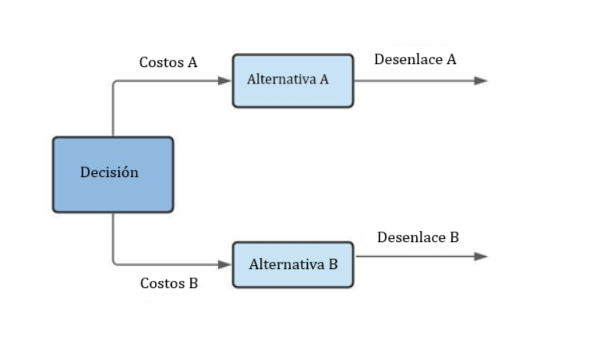
Figura 1 . Análisis de decisiones en la evaluación económica de la salud (2)
Costo de oportunidad
La evaluación económica no se trata de dinero, sino del valor de lo que se pierde al elegir entre dos o más opciones (costo de oportunidad) (3). Por ejemplo, una nueva alternativa podría reducir el tiempo que un proveedor de salud debe dedicar a una actividad o enfermedad en particular. Esto puede liberar un recurso que es escaso, pero no libera el tiempo del proveedor de salud. De hecho, puede que no se ahorre dinero, ya que los proveedores de servicios en salud reasignan ese tiempo a otras alternativas que mejoren la salud. El proveedor de salud ahora puede lograr más con su ‘tiempo liberado’ en beneficio de la sociedad, pero no hay ahorro financiero (Figura 2).
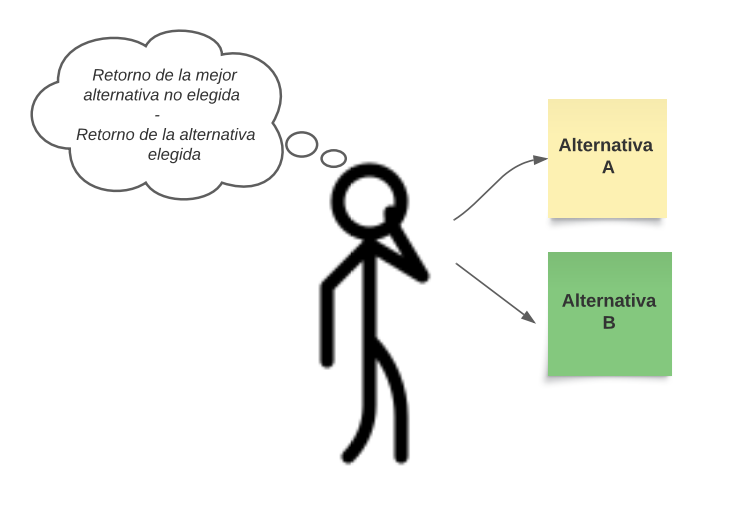
Figura 2. Costo de oportunidad (2)
Perspectiva
Dado que una evaluación económica se lleva a cabo principalmente para informar los resultados a nivel nacional según el país o la ubicación, también debemos tener en cuenta la ‘perspectiva’. En este contexto, la perspectiva es el punto de vista asumido para el análisis de los costos y resultados (4). Puede provenir de un paciente o un grupo de pacientes, una institución de salud, la sociedad o un tercer pagador, por ejemplo.
La perspectiva nos permite determinar los costos y beneficios de cada una de las alternativas. Cuando estamos interesados en los costos de la prestación de servicios de atención en salud, como el costo de los medicamentos o los costos del tratamiento hospitalario, podemos estar considerando la perspectiva de un tercer pagador o de una institución de salud (1). Si nuestros intereses incluyen los costos de bolsillo, es decir, los gastos en atención médica que no son reembolsados por la aseguradora, podemos estar considerando la perspectiva del paciente. Por último, si incluimos todos los gastos generados por la intervención y tenemos en cuenta a los proveedores y los posibles beneficiarios al mismo tiempo, para medir completamente los beneficios más amplios para la sociedad, estamos considerando una perspectiva social (Figura 3).
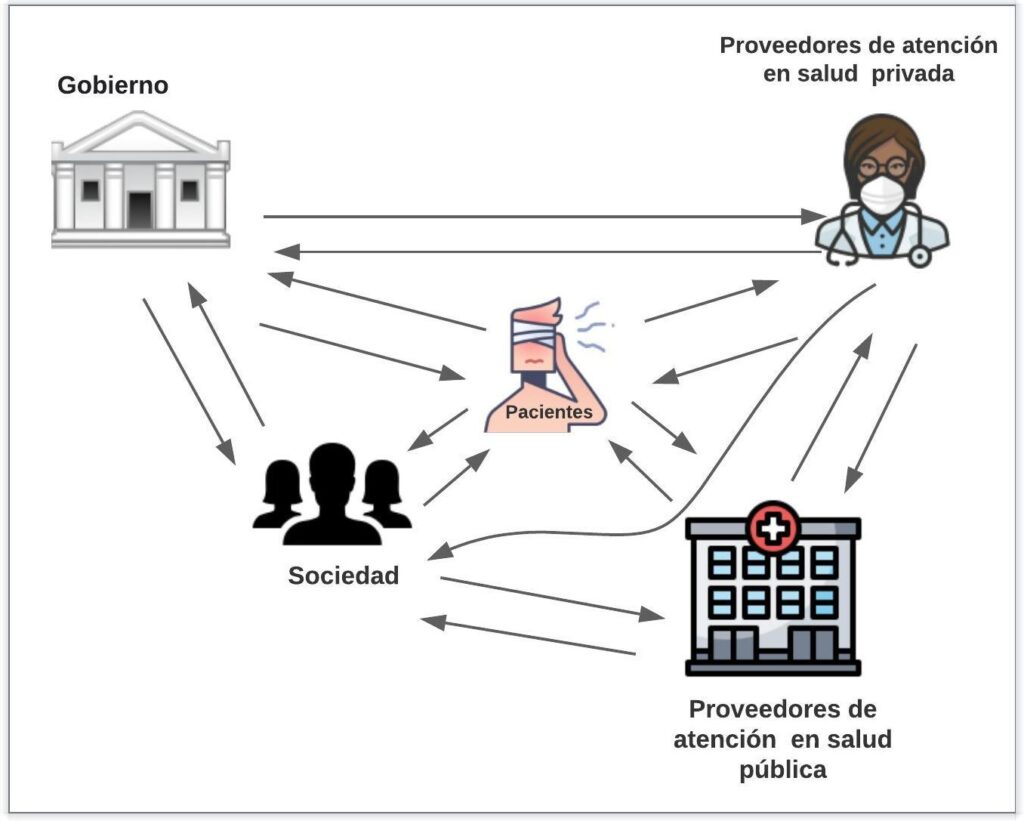
Figura 3 (2)
Horizonte de tiempo
Una evaluación económica de la salud también debe considerar el horizonte de tiempo del análisis: el tiempo de uso de la nueva intervención y el tiempo durante el cual los costos y beneficios seguirán generando valor, como ganancias en la supervivencia (3). El horizonte de tiempo depende de la naturaleza de la enfermedad y la intervención. Por ejemplo, se preferirá un horizonte a lo largo de toda la vida para obtener efectos a corto y largo plazo en la salud y los costos, incluyendo posibles efectos secundarios o beneficios a largo plazo en una enfermedad crónica, como la diabetes. Un horizonte de tiempo más corto puede ser preferible para algunas condiciones agudas, como infecciones respiratorias agudas (4).
Nivel de evidencia
Además, es necesario tener en cuenta el nivel de evidencia, ya que esto tiene claramente una influencia importante en los desenlaces. Idealmente, la pregunta clínica debería ser respondida con evidencia de alta calidad. Las pautas recomiendan utilizar revisiones sistemáticas de ensayos controlados aleatorios (ECA), uno o más ECA, o un estudio controlado no aleatorio siempre que sea posible, aunque a veces los ECA pueden diferir de los datos clínicos del mundo real (5,6). Por lo tanto, se debe considerar la adecuada información clínica para responder a las preguntas clínicas (Figura 4).
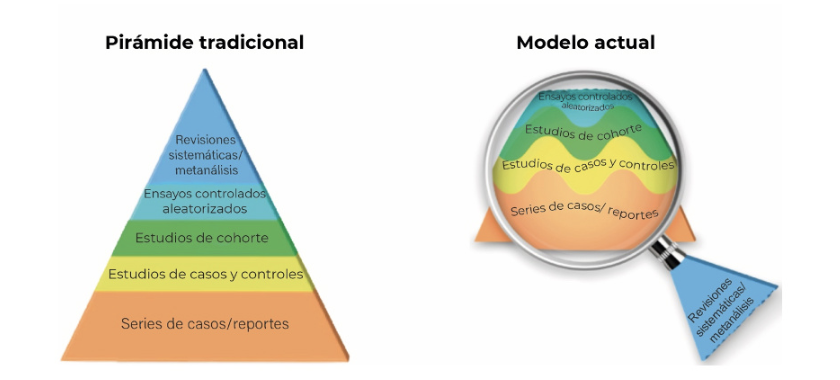
Figura 4. Nueva piramide de evidencia (7)
En resumen
En resumen, la realidad es que no tenemos un suministro infinito de dinero para gastar en atención médica. Nuestro objetivo es brindar el máximo beneficio a los pacientes y hacerlo de manera eficiente y efectiva. Es aquí donde entra en juego el análisis económico de la salud.
“En un contexto de crecientes demandas sobre recursos limitados, la economía de la salud está ejerciendo influencia en la toma de decisiones en todos los niveles de la atención médica. La economía de la salud busca facilitar la toma de decisiones ofreciendo un marco de decisión explícito basado en el principio de eficiencia” (8)
En los siguientes blogs…
…discutiremos los diferentes tipos de evaluación económica y profundizaremos en aspectos clave de estos análisis. Cada evaluación difiere principalmente en cómo vemos los resultados:
- Análisis de costo-efectividad: cuando consideramos un efecto clínico de interés observado por un profesional de la salud, común a ambas intervenciones, pero obtenido en diferentes grados, por ejemplo, reducción de la presión arterial o accidentes cerebrovasculares evitados;
- Análisis de minimización de costos: cuando las intervenciones son idénticas en el efecto de los resultados de salud;
- Análisis de costo-utilidad: si se incluye el beneficio percibido para la salud utilizando las alternativas;
- Análisis de costo-beneficio: los costos y beneficios de las intervenciones cuantificados en unidades monetarias comunes.
Referencias
- National Information Center on Health Services Research and Health Care Technology. HTA 101: V. Economic Analysis Methods [Internet]. National Library of Medicine, Health Services Research & Public Health; last reviewed January 25 2021. Available from: https://www.nlm.nih.gov/nichsr/hta101/ta10107.html#Heading7
- Gómez AMR. Economic analysis part 1: an introduction to the topic [Internet]. Students 4 Best Evidence. 2021 [citado el 24 de enero de 2024]. Disponible en: https://s4be.cochrane.org/?p=16989&preview=true&preview_id=16989
- MJ Best Practice. A glossary of health economics terms [Internet]. BMJ Best Practice, Evidence based medicine (EBM) toolkit, EBM Tools. 2021. Available from: https://bestpractice.bmj.com/info/toolkit/ebm-toolbox/a-glossary-of-healtheconomics-terms/
- Guillemin F, de Wit M, Fautrel B, Grimm S, Joore M, Boonen A. Steps in implementing a health economic evaluation. RMD Open 2020;6:e001288. doi: 10.1136/rmdopen-2020-001288. Available from: https://rmdopen.bmj.com/content/rmdopen/6/3/e001288.full.pdf
- Fukuda T. Guideline for preparing cost-effectiveness evaluation to the Central Social Insurance Medical Council. Heal Labour Sci Res Grants Strateg Integr Sci Res Proj. 2019. Available from: https://c2h.niph.go.jp/tools/guideline/guideline_en.pdf
- National Institute for Health and Care Excellence (NICE). Guide to the methods of technology appraisal 2013 [Internet]. NICE; published 4 April 2013. Available from: https://www.nice.org.uk/process/pmg9/resources/guide-to-the-methods-oftechnology-appraisal-2013-pdf-2007975843781
- Murad MH, Asi N, Alsawas M, Alahdab F. New evidence pyramid. Evid Based Med. 2016 Aug;21(4):125-7. Available from: https://pubmed.ncbi.nlm.nih.gov/27339128/
- Kernick DP. Introduction to health economics for the medical practitioner. Postgraduate Medical Journal. 2003 Mar;79(929):147-150. Doi: 10.1136/pmj.79.929.147
