Análisis económico parte 2: tipos de evaluación económica
Publicado el febrero 23, 2024 por Ana María Rojas Gómez

Créditos de la imagen destacada: pressfoto
Traductor: Ana María Rojas-Gómez – Epistemonikos / Cochrane US Mentee (Y2)
Autor y Artículo original: Ana María Rojas-Gómez – «Economic analysis part 2: types of economic evaluation»
Análisis de costo-efectividad (ACE)
El ACE se emplea generalmente cuando un tomador de decisiones considera un rango limitado de opciones. Este análisis consiste principalmente en dividir el costo de una alternativa en unidades monetarias por desenlaces de salud, como vidas salvadas, accidentes cerebrovasculares evitados o reducción de la presión arterial. Aunque estarás comparando diferentes intervenciones en este análisis, el desenlace de salud utilizado debe ser el mismo en todas las intervenciones (1,2).
Los desenlaces de este tipo de análisis se presentarían como: «$37,000 por año de vida ganado» o «$15,000 por casos de fractura de cadera evitado».
Si un nuevo tratamiento tiene costos más bajos y mayor efectividad, podemos indicar que es ‘dominante’. En contraste, si un tratamiento tiene costos más altos y menor efectividad, podemos indicar que está ‘dominado’.
En el caso de tratamientos no dominantes o dominados, se debe calcular una razón de costo-efectividad incremental (RCEI) utilizando la siguiente fórmula (Figura 1):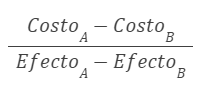
Figura 1 (3)
Análisis de costo-utilidad (CUA)
El CUA es un tipo de análisis de costo-efectividad que compara los costos en unidades monetarias con medidas centradas en el paciente, en relación con sus utilidades. Una ‘utilidad’ es una medida del beneficio obtenido del tratamiento/intervención (1).
De hecho, la medida generalmente utilizada para este tipo de análisis es el año de vida ajustado por calidad (QALY, por sus siglas en inglés). El QALY es un índice ajustado para tener en cuenta la calidad de vida del paciente durante el tiempo evaluado. Por ejemplo, si un paciente vive en perfecta salud durante 1 año, ese paciente tendrá 1 QALY (2). El QALY se calcula multiplicando los años de vida por la puntuación de calidad de vida (QOL). La puntuación de calidad de vida se basa en una escala unidimensional, como el cuestionario EQ-5D (EuroQol 5 dimensiones). La calidad de vida variará entre 0 para la muerte y 1 para la salud perfecta, con puntajes negativos permitidos para estados considerados ‘peores que la muerte’ (3).
El uso del QALY nos permite comparar la relación costo-efectividad de las intervenciones utilizadas para varias enfermedades y, por lo tanto, es útil para incluir nuevas tecnologías en un plan de atención médica (4).
Por ejemplo, si un paciente sobrevive durante 3 años en un estado de salud con un EQ-5D = 0.8, el cálculo es el siguiente: 0.8 (EQ-5D) × 3 (años de vida) = 2.4. Por lo tanto, esto equivale a una supervivencia de 2.4 años en plena salud.
Se calcula una relación costo-utilidad utilizando la siguiente fórmula (Figura 2):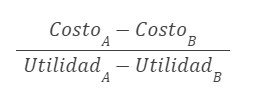
Figura 2 (3)
Los resultados del análisis de costo-utilidad generalmente se expresan como ‘$ por QALY ganado’.
Análisis de costo-beneficio (CBA)
El análisis de costo-beneficio (CBA) compara los costos y beneficios de dos intervenciones cuantificados en unidades monetarias comunes. Requiere que los beneficios, como años de vida ganados, días de discapacidad evitados o complicaciones médicas evitadas, se representen en un valor monetario que pueda interpretarse junto con los costos. También puede ser útil cuando deseamos determinar si una inversión en salud reduce los costos. Por ejemplo, un estudio en 2018 examinó si la inversión de una aseguradora colombiana en programas preventivos puede reducir las lesiones laborales y los costos asociados (5). Por lo tanto, llevaron a cabo un análisis de costo-beneficio de las inversiones en medidas preventivas desde la perspectiva de la aseguradora.
Los datos se basaron en un grupo de empresas afiliadas a una aseguradora privada en Bogotá, Colombia. Los parámetros evaluados incluyeron el número de empleados, el nivel de riesgo laboral, el tipo de sector e información relacionada con las inversiones de la aseguradora en prevención en cada empresa por mes. Los investigadores también incluyeron datos relacionados con lesiones en el trabajo, costos médicos, costos por licencia médica, costos legales y compensación de la aseguradora. Todas las variables se representaron en unidades monetarias para el análisis.
Los resultados mostraron una relación positiva entre las inversiones y la reducción de lesiones laborales. Encontraron una relación costo-beneficio de 1.3 desde la perspectiva de la aseguradora. Como podemos ver, en este tipo de análisis de costo-beneficio, la fórmula se representa de la siguiente manera (Figura 3):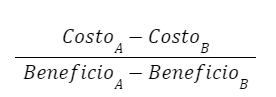
Figura 3 (3)
A su vez, los resultados del beneficio neto en el análisis de costo-beneficio generalmente se expresan como ‘Costo neto de $35.000’.
Análisis de minimización de costos (CMA)
Por último, existe un tipo de evaluación de salud que rara vez se utiliza: el análisis de minimización de costos (CMA). Esta evaluación parte del supuesto de que los resultados de dos o más intervenciones de salud son equivalentes, por lo que la diferencia entre ellas se convierte en una comparación de costos. Comúnmente, se utiliza cuando existe un historial de decisiones basadas en evidencia en el que sabemos que los resultados son similares, pero la base sigue siendo cuestionable (6). El análisis tiende a ser justificable cuando evaluamos terapias con tecnologías similares. Por lo tanto, los resultados del análisis de minimización de costos generalmente se presentan como ‘La intervención A es menos costosa que la intervención B’.
Es posible que también encuentres útil este breve video:
Referencias
- BMJ Best Practices. A glossary of health economics terms [Internet]. Available from: https://bestpractice.bmj.com/info/toolkit/ebm-toolbox/a-glossary-of-healtheconomics-terms/
- National Institute for Health and Care Excellence (NICE). Guide to the methods of technology appraisal 2013 [Internet]. NICE; published 4 April 2013. Available from: https://www.nice.org.uk/process/pmg9/resources/guide-to-the-methods-oftechnology-appraisal-2013-pdf-2007975843781
- Fukuda T. Guideline for preparing cost-effectiveness evaluation to the Central Social Insurance Medical Council. Heal Labour Sci Res Grants Strateg Integr Sci Res Proj. 2019. Available from: https://c2h.niph.go.jp/tools/guideline/guideline_en.pdf
- Kernick DP. Introduction to health economics for the medical practitioner. Postgraduate Medical Journal. 2003 Mar;79(929):147-150. Doi: 10.1136/pmj.79.929.147
- Riaño-Casallas M, Tompa E. Cost-benefit analysis of investment in occupational health and safety in Colombian companies. Am J Ind Med. 2018;61(11):893–900. doi: 10.1002/ajim.22911
- Drummond M. Methods for the Economic Evaluation of Health Care Programmes. Oxford University Press; 2015. 445 p. (Oxford medical publications)
